La malattia infiammatoria intestinale o IBD (dall’inglese Inflammatory bowel disease) è una condizione patologica la cui incidenza è in continuo aumento soprattutto nelle popolazioni occidentali. Si tratta di una situazione multifattoriale che prende origine da una predisposizione genetica e che può essere controllata tramite alimentazione e integrazione, oltre alla farmacologia. In questo articolo andremo ad indagare cause, sintomatologia e affronteremo il ruolo svolto da dieta e integratori specifici per la salute intestinale nella gestione dell’infiammazione intestinale.
Infiammazione intestinale: cause
Quando è presente un’infiammazione intestinale è difficile stabilire con certezza da cosa sia stata provocata. Quello che è stato evidenziato è che l’interazione tra fattori genetici, immunologici, ambientali e microbiologici contribuisce a scatenare l’infiammazione.
L'ipotesi più accreditata è che fattori ambientali, quali ad esempio alimentazione, stile di vita, assunzione di medicinali, disturbi del sonno e cattive abitudini (come il fumo) generino un'interazione anomala tra sistema immunitario e microbiota in persone geneticamente predisposte e scatenino l’infiammazione intestinale. Il microbiota stesso, infatti, regola l’attivazione di geni coinvolti nel riconoscimento e nell’eliminazione dei patogeni da parte del sistema immunitario, promuovendo la disbiosi.
In caso di disbiosi l’equilibrio della flora batterica intestinale si sposta a favore dei microrganismi patogeni, innescando meccanismi di autoimmunità e infiammazione. Tale situazione in acuto è necessaria per la risoluzione del problema, ma nel cronico porta a conseguenze che influiscono sulla salute intestinale e sulla funzionalità della barriera intestinale.
La barriera intestinale funge da protezione sia fisica che immunologica nei confronti tutto ciò che ingeriamo. Nel momento in cui si ha un aumento della permeabilità della barriera intestinale per i motivi sopra citati, non siamo più in grado di impedire a sostanze indesiderate e potenzialmente tossiche di raggiungere il circolo ematico. A conseguenza di ciò il nostro sistema immunitario diviene cronicamente attivo nella risposta immunitaria e infiammatoria, con conseguente aumento della spesa energetica e dei fabbisogni di nutrienti.
Infiammazione intestinale: sintomi
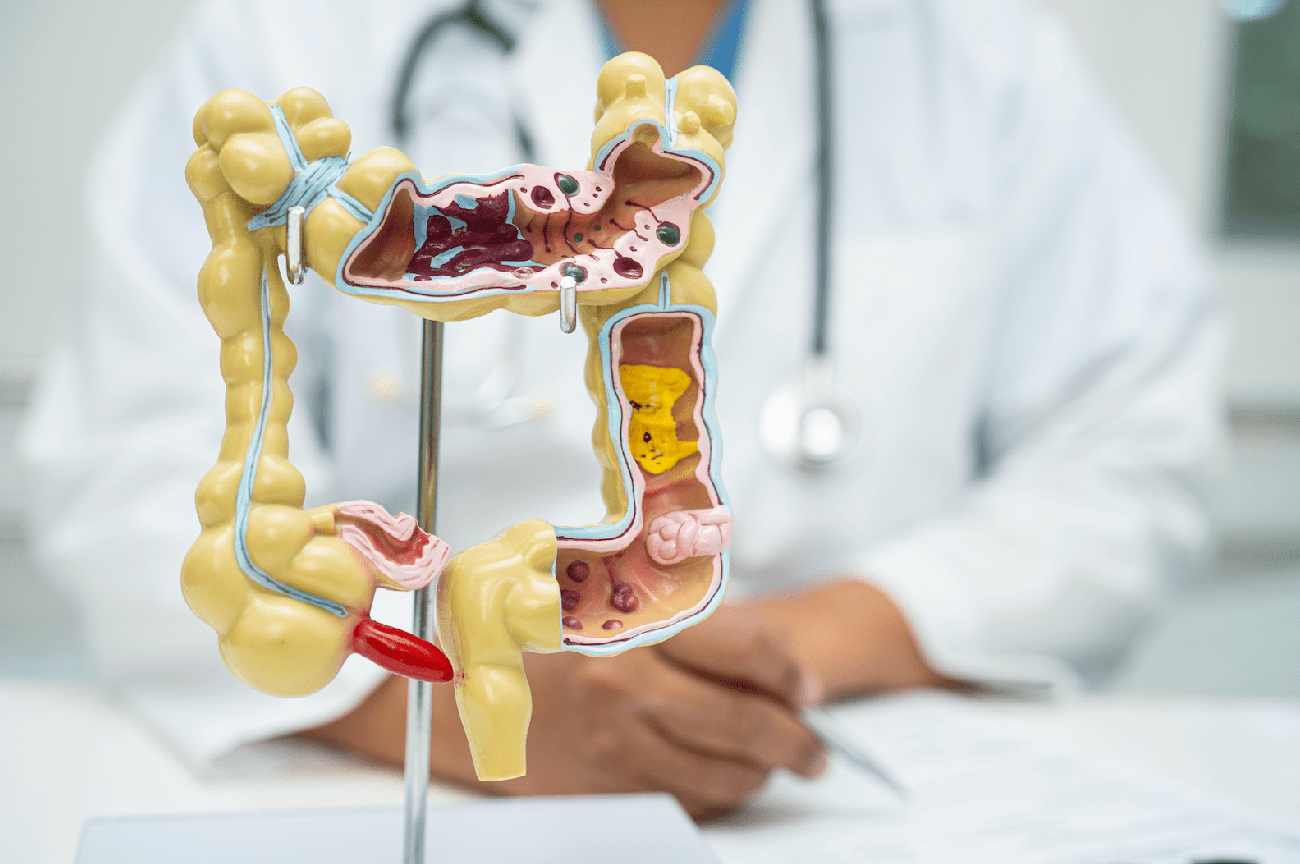
Un'infiammazione intestinale genera normalmente manifestazioni come dolore addominale, diarrea, feci con muco ed altri sintomi gastrointestinali che dipenderanno dalla sede di infiammazione e dalla gravità. Le due varianti più diffuse sono la colite ulcerosa e il morbo di Crohn, comunemente definite “Malattie Infiammatorie Croniche Intestinali” (MICI).
Nel caso delle rettocolite ulcerosa ad essere colpiti sono principalmente il colon ed il retto, mentre il morbo di Crohn può interessare l’intero tratto gastrointestinale, sebbene l’infiammazione sia più frequentemente localizzata nell'ileo e nel colon.
In generale un’infiammazione intestinale, come pure in caso di malattie infiammatorie croniche intestinali, è spesso accompagnata da stanchezza, inappetenza e perdita di peso. Chiari segnali, come vedremo più avanti, di infiammazione intestinale dove è inevitabile un malassorbimento di nutrienti con conseguente rischio di malnutrizione e deplezione di micronutrienti.
Il ruolo della dieta nell'infiammazione intestinale
Come accennato precedentemente, i fattori ambientali ed in particolare la dieta risulta l’elemento scatenante per eccellenza in tutte le malattie infiammatorie intestinali in quanto:
- Modula la funzione di barriera intestinale
- È direttamente coinvolta nell’infiammazione e nella funzione immunitaria
- Influenza la composizione microbica e i suoi metaboliti
Non è un caso che si tratti di patologie molto diffuse nei paesi occidentali dove l’alimentazione risulta più ricca in zuccheri, grassi e cibi industriali (soprattutto come questi nutrienti vengono associati comunemente nei pasti), i quali non solo generano modifiche sulla composizione del microbiota, come una ridotta produzione di acidi grassi a catena corta (SCFA), ma giocano un ruolo importante nella promozione della permeabilità intestinale e quindi nell’infiammazione sistemica di basso grado.
I regimi dietetici associati ad un miglioramento dell’infiammazione intestinale sono diversi, in quanto devono tenere conto della risposta individuale della persona. L'approccio che ad oggi trova maggiore approvazione è quello di ridurre il carico complessivo di zuccheri, il quantitativo di lattosio, ridurre il consumo di glutine, di alimenti ad alto contenuto di nichel, di istamina (o precursori) e utilizzare alimenti “low fodmap”.
L’obiettivo principale di questi approcci dietetici è limitare l’assunzione di carboidrati, in quanto potenzialmente responsabili di processi di fermentazione e produzione di gas intestinali. Un eccesso di carboidrati, e quindi di zuccheri nella dieta, può alterare il transito intestinale da un lato e dall’altro richiamare acqua e provocare, nei casi peggiori, diarrea osmotica.
In ogni caso gli approcci dietetici in caso di infiammazione intestinale sono generalmente di carattere restrittivo, pertanto vanno applicati solo sotto controllo di un professionista sanitario, che saprà indicare le corrette tempistiche di trattamento.
Infiammazione intestinale: farmaci
Nel caso delle malattie infiammatorie croniche intestinali (MICI), come il morbo di Crohn e la colite ulcerosa, il ricorso a terapie farmacologiche mirate è necessario. I farmaci comunemente utilizzati sono gli antinfiammatori (come i corticosteroidi), che possono aiutare a ridurre l'infiammazione e indurre la remissione della malattia durante le fasi acute.
Inoltre, vengono impiegati farmaci immunomodulatori, che agiscono sul sistema immunitario per controllare l'infiammazione cronica. Di recente sono state introdotte anche le terapie biologiche, come gli anti-TNF-α, che intervengono su specifici mediatori di infiammazione.
Oltre alle MICI, l’infiammazione intestinale si riscontra anche in altre condizioni, come le diverticoliti e le enteriti. In questi casi, agli antinfiammatori possono associarsi antidolorifici, antibiotici e antispastici, a seconda della causa scatenante e della sintomatologia.
L’integrazione funzionale nell’infiammazione intestinale
Il ruolo dell’integrazione funzionale in situazioni dove coesistono infiammazione, disbiosi e permeabilità intestinale è fondamentale. Per essere funzionale in caso di infiammazione intestinale, l’integrazione deve mirare a:
- Mantenere la funzionalità di barriera intestinale
- Contenere l’infiammazione, in particolare la digestione cronica della matrice extracellulare
- Ripristinare la disbiosi intestinale
- Ripristinare le carenze di micronutrienti
Ad esempio, si è visto che più della metà dei pazienti affetti da problematiche di infiammazione intestinale presenta carenze di micronutrienti, quali vitamina A, vitamina B1, vitamina B6, folati, vitamina B12, vitamina D, vitamina K, minerali come ferro, selenio, zinco, e amminoacidi.
Una carenza cronica di micronutrienti gioca a sfavore non solo per la sintomatologia, ma rende più complicato il contenimento e la risoluzione dell’infiammazione intestinale. È bene inoltre ricordare che un microbiota in eubiosi contribuisce alla sintesi di vitamine, processo che viene compromesso in caso di disbiosi.
Nutraceutici e meccanismi d’azione
Come abbiamo descritto nel precedente paragrafo, lo scopo principale dell’integrazione non deve essere semplicemente il contrasto dell’infiammazione, quanto il ripristino della corretta funzionalità di barriera intestinale e riequilibrio del microbiota. Tanto più ci si avvicina alle cause, tanto più efficace sarà qualsiasi intervento venga adottato. In associazione alla dieta, specifici nutraceutici possono avere una doppia valenza: colmare le carenze vitaminiche dovute al malassorbimento; modulare l’infiammazione e la normale funzionalità di barriera.
Vediamo insieme alcuni dei nutraceutici più efficaci:
Vitamine D e K per ridurre l'infiammazione intestinale
La carenza di Vitamina D è stata associata ad una minor capacità di risoluzione dell’infiammazione intestinale, essendo una vitamina centrale nella modulazione del sistema immunitario. La vitamina D, infatti, in sinergia con la vitamina K, ha dimostrato una funzione antinfiammatoria tramite la modulazione la risposta immunitaria. Studi dimostrano che la vitamina D è anche in grado di modificare e modulare la composizione del microbiota intestinale.
Glucosamina per assorbire gli aminoacidi
La glucosamina favorisce un maggiore assorbimento di aminoacidi e un loro migliore utilizzo da parte del microbiota, con conseguente miglioramento della flora intestinale e della produzione di metaboliti microbici secondari ad azione antinfiammatoria.
Glutammina, Arginina, Triptofano e Lisina per il microbiota
Tali aminoacidi hanno un ruolo positivo sulla composizione del microbiota, rinforzano la barriera intestinale e modulano l’infiammazione. Tra questi amminoacidi si parla poco del ruolo della lisina, che, in associazione alla vitamina C e a specifici nutraceutici fenolici, è in grado di controllare la digestione incontrollata della matrice extracellulare, un meccanismo che è sempre presente in caso di infiammazione cronica.
Teanina per migliorare la funzione barriera
La teanina esercita effetti benefici sul miglioramento della funzione della barriera intestinale, favorendo l’aumento dell'espressione e della distribuzione delle proteine delle giunzioni serrate e alla riduzione dell'infiammazione intestinale mediante l'inibizione delle vie di segnalazione pro-infiammatorie.
Polifenoli per l'inibizione delle citochine pro-infiammatorie
I polifenoli (epigallocatechingallato, curcumina, quercetina), definiti anche nutraceutici fenolici, stimolando la crescita di batteri benefici, esercitano importanti effetti immunomodulatori e antiinfiammatori mediante l'inibizione delle citochine pro-infiammatorie. Inoltre, contribuiscono al miglioramento dello stress ossidativo e al ripristino della barriera intestinale.
Considerazioni finali sull'infiammazione intestinale: alimentazione ed integrazione
L’infiammazione intestinale è una patologia caratterizzata da periodi di fase attiva ed altri di remissione, con la quale, data la predisposizione genetica di base, è necessario imparare a convivere. È dunque importante conoscere la patologia ed essere consapevoli delle strategie di alimentazione ed integrazione necessarie a tenere la situazione sotto controllo. Chiaramente, è d’obbligo in qualsiasi caso il consulto medico.